Table of Contents
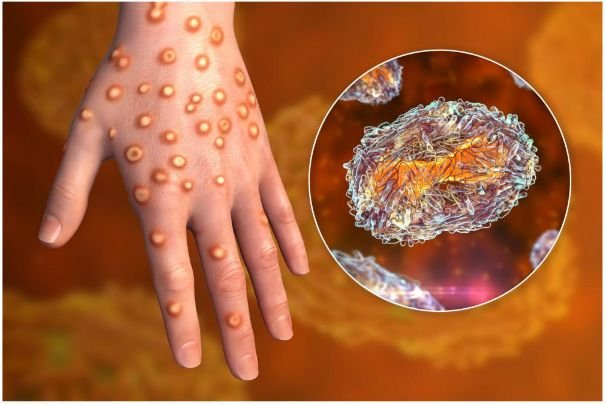
Qu’est-ce que le mpox ?
Le mpox est une infection virale qui se propage par contact étroit. Elle a été identifiée pour la première fois au Statens Serum Institut de Copenhague en 1958, lorsque des scientifiques ont constaté l’apparition d’une maladie ressemblant à la variole chez des singes élevés pour la recherche.
Le premier cas humain n’a été confirmé qu’en 1970, lorsqu’un garçon de neuf ans vivant en RDC a développé une éruption cutanée qui rappelait la variole aux médecins.
Les scientifiques ont identifié deux souches principales – ou clades – de variole en Afrique.
Le clade 1, endémique en Afrique centrale, est la souche la plus mortelle de la maladie. Le clade 2, responsable de l’épidémie de 2022 qui s’est propagée dans le monde entier, est endémique en Afrique de l’Ouest. Elle est plus bénigne et moins infectieuse et 99,9 % des personnes infectées survivent.
La souche à l’origine de l’épidémie actuelle est connue sous le nom de clade 1b. Elle présente un taux de mortalité plus élevé que la souche à l’origine de la première urgence en 2022 – on estime qu’il atteint 5 % chez les adultes et 10 % chez les enfants.
Le clade 1b est apparu en septembre de l’année dernière, les premiers cas ayant été découverts chez des travailleurs du sexe dans la ville minière de Kamituga, en RDC, à environ 170 miles de la frontière avec le Rwanda.
L’OMS a rebaptisé la variole du singe en 2022 pour mettre un terme à ce qu’elle appelle « le langage raciste et stigmatisant » entourant l’infection.
Quels sont les symptômes ?
Les enfants et les adolescents ont été les plus touchés par l’épidémie qui se propage actuellement en Afrique, où plus de 60 % des cas mortels connus ont moins de cinq ans.
Lors de l’épidémie mondiale de 2022, les premiers symptômes de la variole comprenaient une température élevée ou de la fièvre, des maux de tête, des douleurs musculaires, un gonflement des ganglions et de l’épuisement.
Entre un et cinq jours après les premiers symptômes, une éruption cutanée apparaît généralement sur le visage avant de s’étendre à d’autres parties du corps, y compris les organes génitaux et l’anus. L’éruption commence par des taches surélevées qui se transforment en lésions remplies de liquide.
Les lésions peuvent être atrocement douloureuses jusqu’à la phase de cicatrisation, au cours de laquelle elles commencent à former des croûtes et à provoquer des démangeaisons intenses.
L’infection dure généralement de deux à quatre semaines, selon l’OMS, et les patients restent contagieux jusqu’à ce que les symptômes commencent à disparaître. Certaines personnes atteintes de la variole ont eu du sang dans les selles et des douleurs au niveau du rectum.
Dans les cas les plus graves, une personne peut mourir après avoir développé une pneumonie ou une infection bactérienne des lésions, entraînant une septicémie.
La gravité de la maladie est souvent déterminée par la variante. La mortalité est plus élevée chez les enfants et les jeunes adultes, et les personnes dont le système immunitaire est affaibli (), en particulier celles qui sont séropositives, sont particulièrement vulnérables aux maladies graves.
L’infection pendant la grossesse expose la mère à un risque grave, ainsi qu’à la menace d’une infection congénitale et d’une perte de grossesse.
Les complications rares comprennent l’inflammation du muscle cardiaque et du cerveau, ainsi que des crises d’épilepsie. Les lésions peuvent provoquer la cécité si elles se développent sur les paupières.
Transmission du virus Mpox
La variante actuelle, le clade 1, se propagerait rapidement par contact sexuel, à l’instar de la souche moins dangereuse connue sous le nom de clade 2b, qui s’est répandue en 2022. En juin, on a appris que 29 % des cas confirmés de la nouvelle souche concernaient des travailleurs du sexe.
Cependant, le mpox n’est pas considéré comme une maladie sexuellement transmissible, car il se propage également par d’autres formes de contact étroit, comme le contact peau à peau ou le partage de serviettes, de vêtements ou de literie avec une personne porteuse du virus.
Les travailleurs du secteur de la santé sont particulièrement exposés à ce risque. Le virus peut également se transmettre au fœtus pendant la grossesse, pendant ou après la naissance, par contact cutané.
L’agent pathogène pénètre dans l’organisme par des lésions cutanées, les voies respiratoires ou les muqueuses des yeux, du nez, de la bouche, du rectum et de l’anus. Certains rapports indiquent que la variole peut se propager par la toux et les éternuements, mais les experts soulignent qu’il n’y a pas encore suffisamment de preuves pour démontrer que le virus peut se propager par les voies respiratoires.
On ne sait pas non plus si le virus peut se propager par les fluides corporels lors de rapports sexuels, ont déclaré les experts. Lors de la première grande épidémie en 2022, le virus s’est surtout propagé parmi les communautés d’hommes homosexuels. La nouvelle variante semble être plus transmissible et aurait infecté de nombreuses personnes sans contact sexuel.
L’émergence d’une nouvelle souche mutante, ou clade, est préoccupante car elle indique que le virus s’adapte et améliore sa capacité à se propager d’une personne à l’autre. Dans certaines régions d’Afrique, les personnes qui entrent en contact physique avec un animal porteur du virus peuvent développer la variole.
La principale source animale de la maladie n’a pas été identifiée, mais les rongeurs infectés sont soupçonnés de jouer un rôle clé dans la transmission. Le virus peut également être attrapé en mangeant de la viande de brousse contaminée qui n’est pas bien cuite.
Qu’est-ce qu’une urgence sanitaire mondiale et pourquoi a-t-elle été déclarée ?
Une « urgence de santé publique de portée internationale » (PHEIC) est la forme d’alerte la plus élevée de l’OMS.
Elles sont déclarées lorsque les maladies se propagent de manière nouvelle ou inhabituelle et visent à galvaniser la coopération internationale et le financement pour lutter contre une épidémie.
La déclaration de l’OMS fait suite à l’attribution d’un label similaire par les Centres africains de contrôle et de prévention des maladies en début de semaine.
S’exprimant après la déclaration de l’urgence, le chef de l’OMS, Tedros Adhanom Ghebreyesus, a déclaré que le risque de propagation en Afrique et au-delà était « très inquiétant ».
« Une réponse internationale coordonnée est essentielle pour stopper cette épidémie et sauver des vies », a-t-il déclaré.
À quand remonte la dernière épidémie mondiale de variole ?
La dernière fois que la variole a été déclarée comme une PHEIC, c’était en mai 2022, lorsqu’elle a déclenché des épidémies dans plus de 100 pays à travers le monde qui n’avaient jamais signalé de cas de variole auparavant.
Il s’agissait d’un changement important par rapport au mode de propagation habituel de la maladie en Afrique centrale et occidentale, où les personnes sont principalement infectées par des rongeurs et des primates sauvages et où les épidémies n’ont pas franchi les frontières.
Au mois d’août de cette année, environ 100 000 cas du virus avaient été enregistrés et plus de 200 personnes en étaient mortes.
Peut-on traiter la maladie ?
La plupart des cas de variole n’entraînent qu’une maladie bénigne et de nombreuses personnes se rétablissent en quelques semaines. Les traitements visent principalement à soulager les symptômes.
Les Centres américains de contrôle et de prévention des maladies (CDC) indiquent que le vaccin antivariolique, les antiviraux et l’immunoglobuline anti-vaccinale peuvent être utilisés pour traiter la variole et la contrôler.
Existe-t-il un vaccin contre la variole ?
Il existe trois vaccins qui protègent contre la variole : MVA-BN (fabriqué par Bavarian Nordic), LC16 (fabriqué par KM Biologics) et OrthopoxVac (qui est homologué en Russie).
Tous ces vaccins ont été conçus à l’origine pour protéger contre la variole. Les deux virus sont très étroitement liés et certains experts ont émis l’hypothèse que le mpox a prospéré en raison de la baisse de l’immunité contre la variole, qui a été éradiquée en 1980 à la suite d’une campagne de vaccination mondiale.
Les deux vaccins les plus couramment utilisés actuellement sont le MVA-BN et le LC16 ; lors de l’épidémie mondiale de clade 2 mpox, c’est le premier qui a été utilisé en Grande-Bretagne, sous le nom de marque Imvanex.
En RDC, où la souche plus dangereuse appelée clade 1 se propage, ce n’est qu’en mai que le MVA-BN et le LC16 ont finalement été approuvés pour un usage général. Seul le LC16 a été approuvé pour les enfants, qui ont été durement touchés par l’épidémie actuelle.
Quand la RDC recevra-t-elle plus de vaccins ?
Les autorités sanitaires de la RDC ont déclaré qu’elles auraient besoin d’environ 3,5 millions de doses pour protéger la population, bien que les stocks dans ce vaste pays restent extrêmement limités.
Plusieurs pays, dont les États-Unis, le Japon et la France, ont déclaré qu’ils feraient don de doses provenant de leurs propres stocks, et les vaccins devraient parvenir en RDC dès la semaine prochaine.
Le groupe mondial de vaccination Gavi a également déclaré qu’il disposait de 500 millions de dollars pour acheminer les vaccins vers les pays touchés par l’escalade de l’épidémie.
L’Union africaine a approuvé un financement d’urgence de 10,4 millions de dollars pour les efforts du Centre africain de contrôle des maladies visant à enrayer la variole, qui a déclaré avoir pour objectif d’obtenir trois millions de doses de vaccin cette année.
Cependant, des sources impliquées dans la planification de la mise en œuvre du programme dans le pays ont déclaré à Reuters que seules 65 000 doses seraient probablement disponibles à court terme, et que les campagnes de vaccination ne commenceraient probablement pas avant au moins le mois d’octobre.
D’autres éléments doivent également être mis au point : qui recevra le vaccin ? Comment sera-t-il distribué ? Peut-il être utilisé comme prophylaxie, c’est-à-dire qu’il pourrait être administré de manière ciblée aux contacts des patients atteints de la variole ?
Les vaccins sont-ils efficaces contre toutes les clades ?
Oui – provisoirement. Selon le Centre européen de contrôle des maladies, les données sur l’efficacité des vaccins en fonction des clades sont actuellement limitées – la plupart des preuves sont liées à la clade 2 après qu’elle a traversé le monde.
Toutefois, les experts en santé publique affirment que, les deux souches étant similaires à 90 %, ils s’attendent à ce que le vaccin soit efficace contre le clade un.
Dans un récent podcast pour l’Infectious Disease Society of America, le Dr Agam Rao, spécialiste de la variole au CDC, a déclaré qu’une petite étude de l’agence suggérait que les vaccins produisaient une bonne réponse immunitaire et semblaient protéger les travailleurs de la santé dans une région où le clade 1 était fortement endémique.